икова Н.А., Версенев А.А., Бельтиков В.К., Селин С.М.
Актуальность проблем эхинококкоза и альвеококкоза
Актуальность проблем эхинококкоза и альвеококкоза связана с их широкой распространенностью, многообразием негативных воздействий на организм человека и выраженным полиморфизмом клинических проявлений. По данным Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека, заболеваемость эхинококкозом на территории Российской Федерации в 2008 году увеличилась по сравнению с предыдущим годом на 5,4 %. Всего был зарегистрирован 551 случай гидатидного и альвеолярного эхинококкоза (0,39 на 100 тыс. населения) в 63 субъектах Российской Федерации против 527 случаев (0,37 на 100 тыс. населения) в 2007 году в 56 субъектах Российской Федерации. Среди детей до 14 лет зарегистрирован 71 случай эхинококкоза (0,34 на 100 тыс.), в 2007 году - 49 случаев (0,23 на 100 тыс. детей). Доля городских жителей в последние два года составляет 48% от общего числа заболеваний.
На территории Российской Федерации систематически регистрируются летальные исходы от эхинококкоза. За период с 1996 год по 2008 год зарегистрировано 109 летальных исходов, наибольшее число которых приходится на Красноярский край (21,1%) и Оренбургскую область (19,2%). По данным формы №5 вет. «Сведения о ветеринарно-санитарной экспертизе сырья и продуктов животного происхождения за 2008 год» на рынках выявлено 72 371 проб мяса с эхинококковыми пузырями в 46 субъектах Российской Федерации. Процент зараженности мяса крупного рогатого скота составил 2,31%, овец - 3,5%, свиней - 1,17%.
Проведен анализ госпитализации больных с эхинококкозом и альвеококкозом в КГБУЗ «Краевой онкологический диспансер им. А.И. Крижановского» с 2004 - 2008 гг.
За этот период было пролечено 47 первичных больных с данной патологией. Из них основная масса женщин (54%).
Наибольшее количество случаев зарегистрировано в городах Красноярске, Лесосибирске, Енисейске, Шарыпово, Ужуре и других городах Красноярского края. Случай эхинококкоза превышают альвеококкоз (60% и 40%, соответственно).
Проведено оперативное лечение 52% больным с благоприятным исходом (ремиссия) и неопераб ельные случаи 46%, один смертельный случай. Пациенты наблюдаются у инфекциониста ККБ или по месту жительства с целью проведения противорецидивной терапии Альбендозолом.
Эхинококкоз печени и легких
Обращает внимание локализация эхинококкоза: поражение печени у 36 больных, 10 пациентов страдает поражением легких и у одного больного отмечается генерализованный процесс.
Эхинококкозы представлены у человека двумя видами инвазий: эхинококкозом и альвеококкозом.
Эхинококкоз - зоонозный биогельминтоз, вызываемый личиночной стадией цепня Echinococcus granulosus, характеризующийся хроническим течением с и развитием преимущественно в печени, реже в легких и других органах солитарных или множественных кистозных образований, склонных к экспансивному росту.
Как происходит заражение эхинококкозом
Личинки, попав на поверхность почвы, могут расползаться и загрязнять почву в радиусе 25 см. Яйца во внешней среде сохраняют жизнеспособность довольно долго. Они инвазионны для промежуточного хозяина, заражение которого происходит преимущественно пероральным путем. Человек также является промежуточным хозяином , но факультативным, который не влияет на циркуляцию возбудителя в природе. (Однако И. Ю. Геллер описала случаи возможного заражения собак, имевших доступ к больничным мусоросборникам, куда выбрасывали удаленные хирургическим путем пораженные кистами органы человека).
В кишечнике человека или промежуточного хозяина - животного - из яиц освобождаются зародыши, которые своими крючьями пробивают стенку кишки, кровеносные сосуды и по воротной вене заносятся в печень. Это первый барьер по пути следования по кровотоку, где застревает большая часть онкосфер. Вследствие этого эхинококковые кисты чаще всего образуются в печени . Онкосферы, преодолевшие печеночный барьер, движутся по малому кругу кровообращения в направлении легких, где часть их также оседает - второй барьер по пути следования. Те онкосферы, которые попадают в большой круг кровообращения, могут быть занесены в любой другой орган. Осев в том или ином органе, они превращаются в ларвоцисту - однокамерный пузырь, достигающий в диаметре 15 см и более и имеющий сложную структуру. Его полость заполнена жидкостью, в которой содержатся дочерние, а в них внучатые пузыри с многочисленными выводковыми капсулами, сколексами, инвазионными для окончательного хозяина.
Эпидемиология
Заболевание распространенно в странах с развитым пастбищным скотоводством. По статистике наиболее интенсивно поражено население и животные южных стран: страны Южной Америки (Уругвай, Парагвай, Аргентина, Чили, Бразилия), Австралия и Новая Зеландия, Северная Африка (Тунис, Алжир, Марокко, АРЕ), Южная Европа (Италия, Греция, Кипр, Турция, Испания, Югославия. Болгария, Франция), далее - южная часть США, Япония, Индия, бывший СССР. По мере продвижения с юга на север пораженность снижается. На территории бывшего Союза эхинококкоз распространен в тех республиках и областях, где развито животноводство, главным образом овцеводство - Северном Кавказе, Закавказье, Казахстане, Киргизстане, Узбекистане, Молдове (заболеваемость населения составляет 1,37 - 3,85 на 100 000), в России - Башкортостане, Татарстане, Ставропольском, Краснодарском, Алтайск ом, Красноярском, Хабаровском краях, Волгоградской, Самарской, Ростовской, Оренбургской, Челябинской, Томской, Омской, Камчатской, Магаданской, Амурской областях и Чукотском автономном округе.
Патогенез, клиника
Входные ворота - полость рта. В желудочно-кишечном тракте человека из яиц эхинококков освобождаются онкосферы, которые внедряются в стенку кишечника и по системе воротной вены попадают в печень. Где большинство личинок задерживаются. В дальнейшем идет распространение по всем органам. Превращение онкосферы в кисту продолжается в тканях около 5 месяцев с формированием фиброзной капсулы.
Симптомы эхинококкоза - диагностика
Диагноз эхинококкоза основывают на данных клинического и эпидемиологического анамнеза, результатах инструментальных исследований и серологических реакций.
Инструментальные методы диагностики успешно дополнятся серологическими методами . Диапазон применяемых методов иммунодиагностики широк.
- Старый метод - аллергическая реакция Кацони - в нашей стране не применяется.
- Используют серологические реакции со специфическим антигеном: НРИФ (чувствительность и специфичность составляет по данным литературы 88 и 98,6% соответственно), НРГА (специфичность - 79,26%, чувствительность 88,68%); Elisa - иммуноферментная реакция - (специфичность - 78,52% и чувствительность - 90,57%); Сэндвич - Elisa для обнаружения специфических антигенов Е. >granulosus в фекалиях, иммуноблот и др.
- Ранее применяемые реакции: сколексопреципитации, латексагглютинации в практике не используют.
Следовательно, увеличение заболеваемости эхинококкозами на территории Российской Федерации и Красноярского края может быть связано не только с изменением экологии, но и ухудшения здоровья населения в целом. Поздняя диагностика, отсутствие четкого алгоритма действия и преемственности на местах приводит к угрожающему росту неоперабельных запущенных случаев.
Больные с эхинококкозом и альвеококкозом подлежат диспансерному наблюдению инфекционистом по месту жительства или КГУЗ ККБ в течение 5-10 лет (при алвеококкозе - пожизненное наблюдение). Пациенты проходят обследования: ОАК, ОАМ. Биохимический анализ крови: АлАТ. АсАТ, билирубин, ФЛГ и УЗИ брюшной полости 1 раз в 6-12 месяцев. Рекомендована противопоразитарная терапия, с целью профилактики рецидивов заболевания, Альбендозолом 400 мг. 2 раза в сутки при массе тела более 60 кг., менее 60 кг и детям - из расчета 15 мг на килограмм массы тела в два приема. Три курса по 28 дней с перерывом на 14 дней, ежегодно.
2. Ю.В. Лобзин «Руководство по инфекционным болезням».С-Петербург. 2006г.
3. Bayer Corporation: Unpublished data from survey of pediatricians concerning zoonotic parasitic disease, in Kazacos KR: Protecting children from helminthic zoonoses. Contemporary Pediatrics March 2002 (supplement) 4. McCrimons D: Personal communication, 2003 5. Bowman D: Georgis Parasitology for Veterinarians, ed 7. Philadelphia, WB Saunders Company, 1999 6. Kazacos K: Protecting children from helminthic zoonoses. Contemporary Pediatrics (supplement), March 2000 7. Kazacos K, Boyce W: Balyisascaris larva migrans. Zoonosis Updates from the Journal of the American Veterinary Medical Association, ed 2. Schaumburg, Ill., American Veterinary Medical Association, 1995, pp 20-30 8.http://www.cdc.gov/ncidod/dpd/parasites/toxocara/factsht_toxocara.htm 9. Juckett G: Pets and parasites. Am Fam Physician 1997;56(7):1763, 1777 10. Prociv P: Zoonotic hookworm infections (ancylostomiasis), in Palmer SR et al (eds): Zoonoses. New York, Oxford University Press, 1988, pp 803-822 11. Glickman LT, Magnaval JF: Zoonotic roundworm infections. Infect Dis Clin North Am 1993;7:717 12. Centers for Disease Control and Prevention: Raccoon roundworm encephalitis-Chicago, Illinois, and Los Angeles, California, 2000. MMWR Morb Mortal Wkly Rep January 4, 2002;50(51):1153 13. Schantz PM: Personal communication, 2003
14. Н.В. Чебышев, А.В. Стреляева «Эхинококкоз органов грудной полости». Москва «Медицина». 2002г.
Альвеококкоз –редко встречается у людей, но всегда имеет тяжелое течение. Вызывает опухолевидное поражение печени с метастазами в легкие и головной мозг.
Код по МКБ-10:
- В67 – ,
- В67.6 – Инвазия другой локализации и множественный эхинококкоз,
- В67.7 – Инвазия неуточненная.
Возбудитель
Причиной заболевания является личинка ленточного червя Echinococcus multilocularis. Специалисты относят его к виду Alveococcus. В народе чаще можно встретить название «Лисий солитер», поскольку именно лисы становятся его окончательным хозяином.
Личинки лучше всего размножаются в грызунах и других небольших животных, которыми питаются псовые животные. Постепенно личинки превращаются во взрослых червей, которые в тонкой кишке размножаются.
Пути заражения
Как уже отмечалось, человек – промежуточный хозяин.
Окончательным же являются дикие и домашние животные, в организме которых черви достигают половой зрелости. Заражение у людей происходит при проглатывании яиц, несоблюдение гигиены.
Риск возрастает у охотников, животноводов и других людей, работающих с животными.
Эпидемиология
Альвеококкоз является природно-очаговым заболеваниями. Чаще всего вспышки происходят в Центральной Европе, на Аляске и в Северной Канаде.
В нашей стране выявляются случаи заражения в Западной Сибири, на Дальнем Востоке, в Кировской области. В странах СНГ наиболее чаще регистрируются случаи в Средней Азии и Закавказье.
Патогенез
Личинки, попавшие в рот и пищеварительный канал, оседают в правой доле печени. Поражение других органов является следствием.
Узлы в печени представляют собой продуктивно-некротическое воспаление белого цвета. Иногда они располагаются около ворот печени. Размеры сформированного узла могут быть разными, но возможно многоузловое поражение печени.
В печени развиваются дистрофические и атрофические изменения, которые компенсируются за счет разрастания непораженных отделов печени. Появляется механическая желтуха и билиарный цирроз.
В развитии болезни выделяют стадии:
- Бессимптомную.
- Неосложненную.
- Осложненную.
По характеру альвеококкоз бывает медленно или быстро прогрессирующим, злокачественным.
Доклиническая стадия может длиться больше 15 лет. В это время пациенты жалуются на внезапные приступы . Выявление болезни обычно происходит случайным образом при обнаружении другого заболевания.
Диагноз ставится чаще на последних стадиях. Происходит увеличение печени, выпячивание передней брюшной стенки в области правого подреберья. Уплотнение печени можно почувствовать и при . Орган становится бугристым.
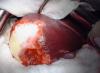
Фото альвеококкоза в печени

Больной жалуется на уменьшение веса, желтуху, кожный зуд. Возможно появление свободной жидкости в брюшной полости. Вместе с тем могут отсутствовать признаки интоксикации. Постепенно происходит воспаление лимфатических узлов.
Легких
- сильная боль в пояснице.
- гипертермия.
- сильная болезненность при мочеиспускании.
- появление кусочков почечных сосочков.
Терминальный этап всегда связан с очень сильными болями в области расположения органа.
Последствия
При отсутствии лечения пациент может умереть. Смерть наступает из-за гнойных осложнений, печеночной недостаточности. Профузного кровотечения и прорастании опухоли в другие органы.
Часто в качестве осложнений выступает воспаление желчевыводящих путей, желтуха, сепсис, тромбоз нижней полой вены, хроническая печеночная недостаточность. Может повыситься венозное давление.
Диагностика
Для выявления заболевания может использоваться гастродуоденоскопия, лапароскопия, рентгеноконтрастные методы. Для ранних стадий характерными являются положительные аллергические тесты. используются и специфические метода, которые включают иммунологические реакции.
Для определения величины узла используется , УЗИ, МРТ. Может быть осуществлена узла, которая позволяет выявить и дифференцировать возбудителя.
Лечение
При правильном лечении нельзя исключить развития рецидива. Поэтому 2 раза в год такие пациенты проходят исследования и пьют противогельминтные препараты для профилактических целей.
Профилактика
Заболевание встречается редко и имеет длительный срок инкубации. Это осложняет проведение профилактических мероприятий. В первую очередь следует обратить внимание на личную гигиену.
После общения с дикими животными или при собирании ягод в лесу обязательно нужно мыть руки с мылом. Людям из группы риска нужно проходить регулярное обследование.
Если дома есть животные, то каждые 6 месяцев проводится дегельминтизация.
Альвеококкоз легких - хроническое пролиферативно-некротическое заболевание легких, вызываемое личинками альвеококка.
Эпидемиология . Альвеококкоз - природно-очаговый пероральный тениидоз; источники инвазии - лисицы, песцы, собаки, кошки и другие животные. Человек заражается альвеококкозом в результате попадания яиц гельминта с ягодами, растениями, водой из открытых источников, при контакте с шерстью инвазированных животных.
Клиника . Проявления альвеококкоза возникают спустя многие месяцы и годы после заражения в виде различных проявлений, чувства тяжести в области печени, которая приобретает большие размеры и становится очень плотной («железная печень»). В последующем снижается масса тела, развиваются анемия, обтурационная желтуха и иные осложнения.
Рентгенологическое исследование выявляет высокое стояние правого купола диафрагмы, в легких - множественные тени с неровными контурами, иногда свободную жидкость в полости плевры; могут обнаруживаться неровные кальцификаты в печени.
Лечение . Используют хирургические методы лечения (резекция легких, печени), способы консервативной терапии разрабатываются.
Прогноз зависит от формы заболевания.
Профилактика . Комплекс санитарно-ветеринарных мероприятий.
Альвеококк - гельминт, относящийся к классу цестод, то есть ленточных червей. Однако своими морфологическими особенностями он существенно отличается от ближайших родственных видов. Распространённые лентецы и цепни обычно имеют большую длину и состоят их множества повторяющихся фрагментов тела - члеников. Каждый такой участок несёт одинаковый набор органов, необходимых преимущественно для размножения.
Незрелую особь, находящуюся внутри органа легко спутать со злокачественным новообразованием. Это связано с проникновением самой личинки вглубь мягких тканей.
Пути заражения человека

Основное место локализации гельминта в теле основного хозяина - тонкий кишечник. Именно там созревают яйца, которые позже вместе с каловыми массами попадают в окружающую среду. В почве начальная стадия трансформируется в онкосферу, которая и представляет опасность для человека.
Симптомы альвеококкоза у человека
Заболевания, вызванные глистами, у которых человек является основным хозяином, характеризуются кишечными расстройствами и снижением массы тела. Альвеококкоз обладает другими симптомами за счёт того, что в организме присутствуют не взрослые половозрелые особи, а их личинки. Из кишечника они разносятся по всему телу, образуя уплотнения по типу узлов в различных органах. От места локализации гельминта и зависит клиническая картина болезни.
Альвеококкоз печени

Основные симптомы этой формы заболевания - тяжесть и дискомфорт в правом подреберье, именно там, где располагается печень. Большая часть пациентов жалуются на тупую ноющую боль. При осмотре и пальпации врач может обнаружить уплотнение в правом боку, представляющее собой крупную шарообразную личинку.
Из-за присутствия в печени личинки альвеококка нарушается и циркуляция крови. Это приводит к скоплению жидкости в брюшной полости. Специалисты называют такое состояние асцитом. Параллельно с печенью в размерах увеличивается и соседний орган - селезёнка.
Альвеококкоз лёгких
Лёгкие - парный орган дыхательной системы человека, обеспечивающий газообмен с окружающей средой, в который могут проникать онкосферы альвеококка. Симптомы заболевания будут отличаться от более распространённого варианта, когда поражается печень.

Симптомы усиливаются, если происходит прорыв личинки в бронхи. В этом случае наблюдается приступ удушья, сопровождающийся сильным кашлем. Визуально заметно изменение цвета кожных покровов. Человек сначала бледнеет, а затем из-за недостатка кислорода эпидермис становится синюшным.
Запущенный альвеококкоз лёгких чреват развитие аспирационной пневмонии - заболевания, при котором развиваются кашель, лихорадка, боль в грудной клетке.
Альвеококкоз почек

Пациент может жаловаться на боль в боку, иррадиирущую в область спины или поясницы. При отсутствии адекватного лечения у человека поражаются почечные клубочки - основные структурные единицы органа. Это приводит к развитию гломерулонефрита.
Стадии заболевания
Альвеококкоз - патология, которая проходит несколько последовательных степеней развития. Каждая стадия характеризуется своей собственной интенсивностью симптомов. От того, как быстро врач диагностирует болезнь, напрямую зависит успешность терапии.
Ранняя стадия
Признаки патологии становятся очевидными лишь тогда, когда альвеококк достигает внушительных размеров, а врач может нащупать внутреннюю кисту. Пациента начинает беспокоить слабая ноющая боль в той области, где расположилась личинка. Интенсивность неприятных ощущений постепенно усиливается.

Стадия разгара
На активной стадии становятся очевидными расстройства пищеварительного характера, такие как:
- тошнота;
- рвота;
- отрыжка;
- боль в животе;
- тяжесть;
- снижение аппетита.

В связи с интоксикацией организма наблюдаются хроническая усталость и слабость. На этой стадии развития патологии в печени больного уже могут присутствовать множественные образования, напоминающие узлы. Они чётко определяются при пальпации.
Тяжёлая стадия
На стадии тяжёлых проявлений обычно становятся заметными все патологические изменения печени. Кожные покровы и слизистые пациента приобретают характерный жёлтый оттенок. Изменения касаются и цвета мочи, кала. Лабораторное исследование урины показывает завышенное количество билирубина и желчных пигментов. Именно на этой стадии достигают пика аллергические реакции. Человек страдает от сильного зуда, кожных высыпаний.
Третья степень альвеококкоза ведёт непосредственно к развитию терминальной стадии - крайне тяжелого состояния, при котором личинки распространяются по всему телу и достигают крупных размеров, нарушая работу не только печени, но и почек, лёгких, головного мозга, сердца.
Специалисты предупреждают, что не во всех случаях сохраняется возможность восстановить функции поражённых органов, поэтому начинать лечение следует своевременно.
Лечение альвеококкоза

Лечение альвеококкоза у человека проводится с применением медикаментозных препаратов. Специалисты убеждены, что консервативная терапия позволит удалить разросшуюся личинку червя. Аптечные препараты призваны ускорить процесс выздоровления за счёт снятия интоксикации и устранения основных симптомов.

Терапия любым из препаратов будет длительной. Стандартный курс лечения продолжается 28 дней, после чего следует такой же перерыв. Циклы терапии продолжаются на протяжении 1-2 лет.
Все антигельминтные средства на основе альбендазола имеют свои противопоказания. Препараты нельзя использовать в детском возрасте (до 6 лет), при беременности и лактации, а также при установленной аллергии на ингредиенты лекарства.
Медикаментозные средства помогут устранить неприятные симптомы и уменьшить объём кист, но рассчитывать на полное выздоровление не следует.
Единственный выход при наличии крупных личинок во внутренних органах - хирургическое вмешательство. В ходе проведения операции удаляется не только киста, но и фрагмент поражённого органа.
Профилактика
Лечение альвеококкоза - сложный и длительный процесс, не всегда заканчивающийся удачно. На такой тип гельминтозов, согласно статистике, приходится наибольший процент летальных исходов. Однако опасной болезни можно избежать, если придерживаться определённых правил.
Домашние животные могут быть источником болезни.Альвеококкоз в природе распространен не повсеместно, это очаговое заболевание. В России оно встречается в Татарстане, Башкирии, Сибири (Омская, Томская, Новосибирская, Иркутская области, Красноярский край, Якутия) и на Дальнем Востоке (Магаданская область, Хабаровский край). Распространен недуг также в таких государствах, как Япония, Канада, Германия и Австрия, Казахстан и Киргизия.
Взрослый гельминт выделяет яйца, онкоспоры, которые выходят с калом плотоядных животных и попадают на траву, семена растений. Вместе с растительной пищей и водой они поступают в организм грызунов (мышей, ондатр).
Человек заражается, употребляя немытые лесные ягоды, из открытых источников, при снятии и выделывании шкурок животных, а также , на шерсти которых могут быть яйца альвеококка.
Личинка гельминта выходит из яйца и проникает через стенку кишечника в кровь, откуда по венозной системе попадает в печень, где и начинает расти.
Личинки образуют множество мелких пузырьков размером до 0,3 мм. В отличие от эхинококка, который образует одиночную округлую кисту с плотной оболочкой, альвеококкоз разрастается наружу, проникая в окружающие ткани по ходу мелких сосудов. Пузырьки альвеококка могут разрываться и проникать в кровь, что приводит к образованию метастазов (отсевов) в печени и других органах (легкие, головной мозг). Рост узла альвеококка может сопровождаться сдавлением желчных путей и развитием .
Внешне очаг альвеококкоза напоминает ноздреватый сыр с полостями в нем. Присоединение гноеродных микроорганизмов приводит к формированию абсцесса печени или гнойного холангита (воспаления желчных протоков).
Клинические признаки
 При вовлечении в патологический процесс плевры больных беспокоит кашель.
При вовлечении в патологический процесс плевры больных беспокоит кашель. Долгое время (от 5 до 15 лет) заболевание может протекать незаметно. Его обнаруживают при профилактическим осмотре пациента или при обследовании по поводу других болезней, прежде всего, при ультразвуковом исследовании печени.
При длительном течении болезни появляются жалобы на тяжесть в правом подреберье, слабость, отсутствие аппетита, снижение веса. Может незначительно повышаться температура тела.
Иногда первый признак альвеококкоза – желтуха, вызванная сдавлением желчных путей. Она сопровождается желтушностью слизистых оболочек, склер, кожи, светлым калом, потемнением мочи, признаками общей интоксикации.
При осмотре пациента можно определить значительно увеличенную плотную печень, безболезненную, на фоне совершенно нормального самочувствия пациента. У такого больного врач должен выяснить, не проживал ли он в течение последних 15 лет в районах с высоким распространением альвеококкоза, не было ли у него контакта с дикими животными, не употреблял ли он необработанные лесные ягоды.
Заболевание может проявиться и другими осложнениями: гнойным холангитом, метастазами в легкие или мозг.
При гнойном холангите заболевание начинается остро с лихорадки, болей в правом подреберье и желтухи. Характерна сильная слабость, озноб. Затем развивается билиарный сепсис, сопровождающийся сильным и нарушением сознания.
Поражение головного мозга характеризуется появлением в ткани органа большого количества пузырей, вокруг которых наблюдается выраженное воспаление, появляются участки размягчения мозгового вещества и кровоизлияния. Воспалительная реакция затрагивает и оболочки мозга. Заболевание начинается остро: внезапно появляются и быстро нарастают такие симптомы:
- сильная ;
- и рвота;
- эпилептические припадки;
- выпадение полей зрения;
- нарушение речи;
- параличи и другая очаговая симптоматика.
Диагностика
 Альвеококкоз может быть выявлен с помощью УЗИ печени.
Альвеококкоз может быть выявлен с помощью УЗИ печени. Заподозрить диагноз можно на основании жалоб пациента и обнаружении при пальпации увеличенной печени.
Для более точной дифференциальной диагностики применяют один или несколько из таких дополнительных методов:
- обзорная рентгенография органов брюшной полости;
- ангиография (рентгеновское контрастное исследование сосудов);
- рентгеновская томография (метод используется редко);
- радионуклидное сканирование печени (нередко в обычных больницах такое оборудование не предусмотрено);
- компьютерная томография печени (вариант выбора для диагностики);
- ультразвуковое исследование (также обязательное исследование при альвеококкозе).
В том случае, если поражены легкие, обязательно проводят как минимум рентгенографию органов грудной клетки, а при подозрении на альвеококкоз головного мозга – компьютерную томографию этого органа.
Системная терапия также используется при альвеококкозе головного мозга. Прогноз при этом осложнении неблагоприятный.
Альвеококкоз легких лечится хирургически: проводится удаление части органа.
При гнойном холангите проводят хирургическое вмешательство, направленное на декомпрессию желчевыводящих путей (снижение в них давления желчи и обеспечение ее оттока), назначают антибактериальную и дезинтоксикационную терапию.
Больные с изолированным альвеококкозом печени при невозможности выполнить радикальную операцию могут жить достаточно долго после заражения (до 20 лет). Гибель их происходит от печеночной недостаточности на фоне желтухи или от метастазов в мозг.
Профилактика:
- ветеринарный надзор за служебными и домашними собаками;
- соблюдение эпидемиологического режима на скотобойнях;
- отказ от контактов с незнакомыми собаками и кошками (особенно это касается детей);
- соблюдение правил личной гигиены и питания (регулярно мыть руки, не есть немытые лесные ягоды, не пить некипяченую воду из открытых водоемов).